PCOS kérdések-válaszok
MI a PCOS?
A polycystas ovarium szindróma a nők leggyakoribb endokrin és anyagcsere betegsége. A különböző klinikai formában jelentkező betegség kardinális tünetei közé tartoznak a hyperandrogén bőrtünetek és/vagy emelkedett szérum androgén szintek, oligo- vagy amenorrhoea, anovuláció miatt kialakuló meddőség és esetenként a petefészek polycystas szerkezete.
Korábbi vizsgálat során PCO-t diagnosztizáltak ultrahanggal. Mit tegyek?
Fontos felhívni a figyelmet arra, hogy a kórkép névadó tünetének észlelése, az ultrahanggal felfedezhető polycystás petefészek szerkezet (PCO), nem azonos a szindrómával (PCOS)! Nőgyógyászati ultrahang vizsgálat során az ovariumok polycystas / policisztás szerkezete nem ritka, populációs vizsgálatok szerint prevalenciája elérheti a 21 %-ot .
A PCO hátterében a follikulusok nem megfelelő fejlődése / ovulációs zavar állhat; gyakori a pubertás korai vagy középső szakaszában, társulhat táplálkozási zavarokkal, a mellékvese fokozott androgén termelésével vagy hyperprolactinaemiával.
Polycystas jellegű ovárium tehát sokszor észlelhető olyan esetekben is, amikor ANNAK KLINIKAI JELENTŐSÉGE NINCS!
A nem megfelelő módszerrel és gyakorlattal végzett ultrahangvizsgálat ezért túldiagnosztizálhatja a PCOS-t és további vizsgálatok nélkül - feleslegesen - metformin kezelés indikációját is jelentheti.
Miért különbözhetnek az orvosi vélemények?
1. Részben azért, mert különböző diagnosztikus kritériumokat használnak.
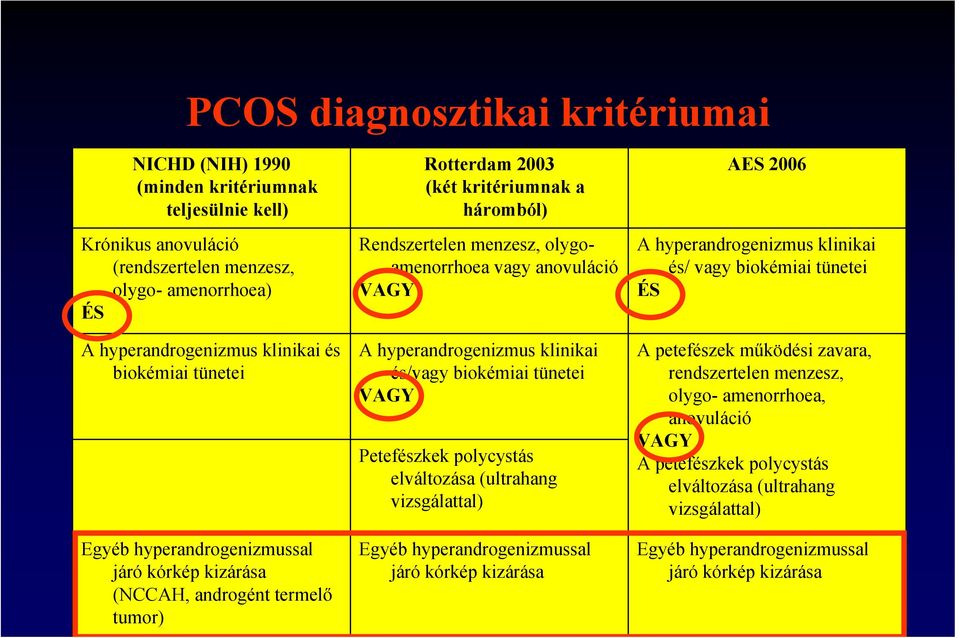
2. A PCOS diagnosztikája és kezelése során nem alkalmazzák a legújabb kutatási eredményeket.
NEM elég a vélemény "úgy gondolom", hanem fel kell használni a legmagasabb szintű kutatási eredményeket, azaz a bizonyítékokon orvoslást (EBM) kell alkalmazni a klinikai döntések meghozatala során.
A kutatások gyakorlati alkalmazásával javítható az adott beteg ellátásának eredményessége, csökkenthető az alkalmazott diagnosztikus vagy terápiás beavatkozások kockázata. Fontos ismerni az alkalmazott diagnosztikus teszt megbízhatóságát, szenzitivitását (érzékenységét), specificitását (fajlagosságát), illetve a pozitív és a negatív prediktív értékét.
Az új diagnosztikus tesztek csak megbízható kutatások alapján vezethetők be a gyakorlatba. A PCOS diagnosztikája területén is további bizonyítékok szükségesek annak érdekében, hogy pontosítani tudjuk az alkalmazott tesztek megbízhatóságát és a klinikai gyakorlatban történő eredményesebb és hatékonyabb felhasználásukat. Ehhez jól megtervezett klinikai epidemiológiai vizsgálatok, a diagnosztikus egészségügyi technológiák értékelése (HTA), illetve a gyakorló orvosok részéről ezek figyelembe vétele szükséges. Egy diagnosztikus eljárás bevezetésénél és alkalmazásánál figyelembe kell venni, hogy az adott diagnosztikus vizsgálatra vonatkozó kutatás mennyire valid, milyen a vizsgálati elrendezése, azaz milyen szintű bizonyíték áll rendelkezésre.
A terápiák gyakorlati alkalmazásánál lényeges szempont, hogy az alkalmazott terápiás technológia hatásosságát, illetve eredményességét milyen szempontból vizsgálták. A vizsgált változók két fő csoportra oszthatók:
-
Intermedier eredmény (pl. inzulin szint)
-
Kemény végpont (pl. szívinfarktus (AMI), stroke, cukorbetegség)
Az intermedier eredményt könnyebb mérni, de a rosszul kiválasztott intermedier eredménynél előfordulhat, hogy az abból nem lehet következtetni a végső eredményre (pl. halálozásra).
Tekintettel az intermedier és a végső eredmény (kemény végpont, outcome) közötti nem egyértelmű kapcsolatra, a PCOS korszerű terápiájánál és gondozásánál az orvosoknak törekedni kell a végső eredményeket bemutató kutatások megkeresésére és azok eredményeinek alkalmazására!
Milyen formái, tünetei vannak a PCOS-nek?
Leggyakoribb tünete a rendszertelen vérzés, a hím nemi hormonok fokozott hatása a bőrön.
A PCO, az elhízás és az emelkedett inzulin szint nem feltétlenül igazolható minden esetben.
PCO előfordulhat nem csak a policystás szindrómában, az inzulin szint megemelkedhet elhízásban is, amikor egyébként a többi tünet hiányzik.
Egyre inkább több bizonyíték áll rendelkezésre, hogy a genetikailag meghatározott kórképnek több altípusa is van, ezért a tünetek és a laboratóriumi értékek között is nagy eltérések lehetnek.
Milyen kivizsgálások szükségesek PCOS-ben?
A PCOS és a társuló kórképek diagnózisához javasolt, hogy endokrinológiában járatos szakember véleményét kérje. A petefészek ultrahangos vizsgálata félrevezető lehet, ezért a hyperandrogén bőrtünetek és a hormonális és anyagcsere vizsgálatok jelentik a komplett diagnózist.
Alap kivizsgálás közé tartozik: ultrahang (petefészek, méhnyálkahártya), a női és a hím nemihormonok vizsgálata, vércukor, inzulin, vérzsírok.
Nem tartozik a kötelező vizsgálatok közé: az OGTT és a 25 OH-D3 vitamin mérése.
Mi a hyperinzulinaemia?
A hyperinzulinaemia (emelkedett inzulin szint) az inzulin rezisztencia (IR) laboratóriumi jele. Napjainkban sincs egységes állásfoglalás, hogy PCOS-ben mikor és milyen módszerrel határozzuk meg az az inzulinreztisztenciát (IR). A gyakorlatban gyakran elegendő az éhomi inzulin meghatározása. Az inzulin szint laboronként eltérő lehet (Legtöbbször 20-25 mU/ml). Amennyiben a mért inzulin érték ezt a határt meghaladja, hyperinzulinaemiáról beszélünk, mely gyakran inzulin rezisztencia.
Referencia inzulin szintek OGTT során*
|
|
Inzulin szint |
Inzulin szint(SI egységben*) |
|
Éhgyomri |
< 25 mIU/L |
< 174 pmol/L |
|
30 perces érték |
30-230 mIU/L |
208-1597 pmol/L |
|
1 órás érték |
18-276 mIU/L |
125-1917 pmol/L |
|
2 órás érték |
16-166 mIU/L |
111-1153 pmol/L |
|
*SI mértékegységre történő átszámítási faktor x 6.945 |
|
|
*(forrás: Shlomo Melmed Kenneth Polonsky P. Reed Larsen Henry KronenbergWilliams Textbook of Endocrinology, Elsevier, 2015)
OGTT során mért normál inzulin koncentrációkat három kutatás eredménye alapján.
I. KUTATÁS
A "Prediabetes Insulin Resistance Research" program keretében a 0. ás a 120. perces normál inzulin értékek az alábbiak voltak.
Inzulin 0. percben <15 μIU / ml (mIU/L)
Inzulin 120. percben <80 μIU / ml (mIU/L)
II. KUTATÁS
Az inzulinszinteket EMELKEDETTNEK tekintették, ha - az amerikai populáció 95. percentilisére vonatkoztatva - a mért érték a laboratóriumi referencia-tartomány felett volt.
Alkalmazott referencia értékek:
éhomi inzulin > 19 μIU / ml
2 órás (75 g orális glükóz után) inzulin> 79 μIU / ml
III. KUTATÁS
ÉHOMI INZULIN SZINT:
Normál referencia tartomány: 3,0-30,0 µIU/ ml ( 3,0-30,0 mIU/l = 20,835 pmol/L - 208,35 pmol/l)
OGTT SORÁN:
Normál inzulin szint: 75-100 µIU/ml -ig (= 75-100 mIU/l = 520 - 694 pmol/l)
Önmagában az inzulin szint meghatározása NEM ELEGENDŐ, szükséges az inzulin és a cukoranyagcsere együttes értékelése.
Az inzulinrezisztencia és a glükózanyagcsere állapotának együttes megítélésére több számítási módszer is használható. Leggyakrabban alkalmazott módszer a HOMA inzulinrezisztencia index (HOMA-IR) kiszámítása.
A HOMA-IR kiszámítása a következő képlettel történik: [0’INS (mU/l) x 0’VC (mmol/l)] / 22,5.
Jelenlegi klinikai gyakorlat szerint, amennyiben az érték 4,4-nél magasabb, az IR egyértelműen igazolható.
Példa:
A vércukor érték felső határa: 5,2 mmol/l
Az inzulin felső határa (legtöbb laboratóriumban 20-25 mIU/l)
Ha ez alapján számoljuk ki a HOMA értéket:
Az inzulin alacsonyabb normál felső határával kalkulálva: HOMA-IR: 4,62
Az inzulin magasabb normál felső határával kalkulálva: HOMA-IR: 5,77
Debreceni Egyetem Klinikai Központ, Laboratóriumi Medicina
inzulin felső határ: 22,0 mIU/l
Ez alapján IR van, ha a HOMA >5,04
A HOMA-IR értékét NEM SZABAD abszolutizálni ugyanis az éhomi inzulin értékét, az alkalmazott laboratóriumi módszeren kívül, több tényező (éjszakai pihenés, menstruációs ciklus, testtömeg) is befolyásolja. Ugyanakkor ez fontosabb, mint a terhelés során mért inzulin értékek! Nem szabad elfelejteni, hogy terhelés során 75 g glükóz hatására emelkedik az inzulin, ami a napi élet során ritkán fordul elő.
Ezért - ha csak terhelésre emelkedett az inzulin (a vércukor normális), elegendő a diéta!
Késő szövődmények szempontjából ugyanakkor figyelembe kell venni a prevenció, főleg a rendszeres vércukor, a vérzsírok és a vérnyomás mérése, illetve a fogyás miatt (metabolikus szindróma megelőzése)!
A peteérési zavar és a Metformin kezelés szempontjából fontosabb az emelkedett inzulin szint, ugyanis az inzulin befolyásolhatja a petefészek theca sejtjeiben folyó androgén képződést (főleg androsztendiont), mely gátolja a peteérést.
Jelenleg NINCS megbízható adat arra vonatkozóan, hogy az OGTT során észlelt inzulinszint emelkedés mértékéből klinikailag fontos következtetést lehetne levonni a megelőzés vagy a terápia (pl. metformin) szempontjából.
Ugyancsak NINCS olyan megbízható kutatási adat, mely alapján megadható lenne a 120. percben mért inzulin normál tartománya.
Ennek a szempontnak a figyelembe vétele azért fontos, mert egyre több magyarországi orvos is csak az inzulin emelkedés mértéke alapján javasol betegének metformint és nem veszi figyelembe a vércukor szintet.
MEGJEGYZÉSEK:
- Az IR meghatározása jelenleg még nem egységes
- Történnek vizsgálatok a HOMA-IR és egyéb betegségek közötti kapcsolat megállapítására
- Vannak szigorubb vélemények arra vonatkozóan, hogy 2,5 felett már IR van.(Klinikai gyakorlatunkban 3,5 feletti értéket tekintünk nem normálisnak.)
- Az emelkedett inzulin koncentrációk hosszútávú kórjelző értéke még nem nem egyértelműen igazolt, de nagyobb kockázatot jelenthetnek az úgynevezett metabolikus szindróma kialakulása szempontjából.
Milyen kezelési lehetőségek vannak?
1. Életmód változtatás: Diéta és fokozott mozgás.
|
2. Az androgén hatás csökkentése 3. Az androgenizációs tünetek csökkentése 4. Vérzészavarok kezelése
Lásd még:
Metformin alkalmazása inzulinrezisztenciában Inositol alkalmazásának lehetőségei Hormonális fogamzásgátlók alkalmazása PCOS-ben A vérzészavar kezelésére, főleg az alacsony androgenitású gesztagéneket - desogestrelt, gestodent, norgestimatot vagy drospirenont - tartalmazó fogamzásgátlók alkalmazását a legtöbb irányelv még jelenleg is az első vonalbeli kezelésként ajánlja, amennyiben a betegnek nincs meddőségi panasza. Az alkalmazott készítménynél figyelembe kell venni még a klinikai hiperandrogén bőrtüneteket és az alkalmazott készítmény kockázatát. Az enyhe fokú hiperandrogén bőrtünetek (akne) tüneti kezelésére, a lokális vagy szisztémás bőrgyógyászati kezelésen kívül OCP-k vagy fogamzásgátló hatású ciproteron-acetátot tartalmazó készítmények egyaránt alkalmazhatók. A készítmények gesztagen tartalma szerint a ciproteron-acetátot tartalmazó készítmények eredményesebbek, mint a levonorgesztrelt, a desogestrelt vagy a drospirenont tartalmazó OCP-k. Enyhe fokú hirsutismus esetén dienogesztet vagy drospirenont tartalmazó készítmények egyaránt alkalmazhatók, de a középsúlyos vagy súlyos hirsutismus, illetve androgen alopecia esetén, már a ciproteron-acetát + EE tartalmú, illetve egyéb antiandrogén hatású készítmények alkalmazása javasolt. A megfelelő készítmény kiválasztásánál figyelembe kell venni a készítmények összetételét. Főleg a gesztagen komponens fokozhatja a vénás thromboembólia (VTE) kockázatát.
4.Meddőségi panaszok kezelése
6.Szív-érrendszeri betegségek és anyagcsere zavarok megelőzése és kezelése 7. Pszichés zavarok kezelése 8. Onkológiai prevenció |
Minden esetben hatásos a metformin?
NEM. A metformin egyébként hivatalosan CSAK cukorbetegség vagy praediabetes (emelkedett éhomi vércukor (IFG) és / vagy csökkent glükóz tolerancia (IGT)) eseteiben alkalmazható! Ugyanakkor jelenleg is több kutatás vizsgálja a metformin alkalmazásának lehetőségeit és eredményeit PCOS-ben, amennyiben az inzulin érték emelkedett.
Eddigi bizonyítékok:
- 1. A hyperandrogén bőrtünetek javulásában NEM igazoltak hatást.
- 2. NEM vagy CSAK nagyon szerény hatás igazolható a testtömeg csökkentésére.
- 3. NEM minden betegnél rendezi a menstruációt.
- 4. Bár alkalmazása javítja a peteérés esélyét, rendezheti a menstruációt, növelheti a terhességek számát, az NEM igazolt, hogy az élve születések száma is növekszik.
- 5. NEM minden PCOS, betegnél igazolható anyagcsere (pl. vércukor) eltérés. Ezért az emelkedett inzulin szint, egyéb anyagcsere zavarok, meddőségi panaszok HIÁNYÁBAN, nem indokolt a metformin rutinszerű alkalmazása! (Bár lényegesebb kockázatot nem jelent.)
UGYANAKKOR
A metformin kezelés javítja metabolikus paramétereket, olyan populációban, akiknél magas a 2TDM kialakulásának kockázata, de PCOS-ben, a metformin ilyen irányú vizsgálata, még nem zárult le.
Metformin szedése okozhat panaszt?
Igen.
Ezek egy része a nem megfelelő diétával (nem elegendő szénhidrát bevitel) függnek össze.
A felsorolt panaszok és tünetek is indokolják, hogy elhízás esetén - még akkor is, ha IR igazolható - előbb diéta és fokozott mozgás szükséges és csak ennek eredménytelensége esetén javasolt a metformin.
Ugyancsak fontos a metformin szedés alatt a megfelelő életmódra vonatkozó tanácsok (diéta és fokozott mozgás) betartása.
A retard (XR) gyógyszerforma csökkentheti a panaszok egy részét.
A metformin gyakoribb mellékhatásai:
• Hasmenés
• Puffadás (emésztőrendszerei gázképződés)
• Fejfájás
• B12 vitamin és folsav hiány (feszívódásukat gátolja)
• Az orr duzzadása
• Ízlelés problémái
A metformin nem gyakori mellékhatásai:
• Súlyos légzési nehézség
• Hidegrázás
• Szédülés
• Túlzott izzadás
• Köröm problémák
• Az influenzaszerű tünetek
• Szívdobogás érzése
• Renyhe bélmozgások
• Emésztési zavarok
• Orrgyulladás
• Hasi fájdalom
• Izomfájdalom
• Bőrkiütés
A metformin ritka mellékhatásai:
• Akut légzőszervi distressz szindróma
• Tejsav-acidózis (vérsavasodás a magas tejsavszint miatt) EZ A LEGSÚLYOSABB MELLÉKHATÁS!
• Az alacsony vércukor (gyakran ez okozza a rossz közérzetet)
• Megaloblasztikus vérszegénység (folsav és B12 hiány miatt)
• Álmosság
Ha egyéb kérdése lenne regisztráljon (VIP regisztráció) a www.hormoninfo.hu távkonzultációs weblapon.
Dr. Gődény Sándor
